さて、筆者の施設は院長方針で研究発表や学会参加を禁止されています。
そして後輩技士に関しては「発表なんかして意味あるんすか?(笑)」とバカにしてくる始末です。
筆者の恩師は「医療従事者たるもの科学者たれ」という言葉を、卒業間近の時に残してくれたことを、今でも覚えています。
筆者も、その言葉を胸に、日々業務に勤しんでいる訳です。
が、研究発表をすることは果たして独りよがりなのか。それとも公共の福祉に資する事なのか。
今回はそれを研究した論文をご紹介しようと思います。
では行きましょう。学術の世界へようこそ。
まず結論:発表している病院のほうが“死亡が少ない”傾向
この研究が扱ったのは、””急性心筋梗塞(AMI)””という、心臓の血管が詰まって起きる重い病気です。対象はなんと 56,923人、384病院。期間は2014年から2018年まで。
研究者が注目したのはシンプルで、
- その年に、病院の医師が循環器の大きな学会(日本循環器学会の年次集会)で
1回以上発表している病院か?
という点です。
結果はこうでした。
- 発表なしの病院:院内死亡 10.9%
- 発表ありの病院:院内死亡 7.7%
数字だけ見ると、発表ありの病院のほうが、明らかに死亡率が低い。
もちろん「発表してるから助かった!」と言い切るのは早いです。病院には規模や体制、患者さんの重症度など色んな違いがあります。そこで研究者は、それらを統計的に調整しても同じ傾向が出るかを確かめました。
“研究する病院”は、何が違うのか?
ここがこの論文の面白いところです。
研究者は「発表している病院は、治療が“ガイドライン通り”に行われているのでは?」と考えました。
心筋梗梗塞では、退院後の再発や死亡を減らすために、推奨される薬があります(抗血小板薬、β遮断薬、スタチンなど)。この研究では、そうした主要な治療が入院中に行われている割合を比べています。
すると、発表ありの病院のほうが、こうした推奨治療を受けている割合が高い。
たとえばスタチンは、発表なし病院で77.1%、発表あり病院で84.3%でした。07a29988-1119-4362-b5f7-5261484…
つまり――
発表している病院は、「エビデンスに沿った治療(EBP)」が、より実装されている可能性がある
というわけです。
さらに踏み込む:差を生んでいるのは“発表”ではなく“EBP”?
研究者はもう一歩踏み込みます。
統計モデルに、患者さん側の条件(年齢、重症度など)や病院側の条件(病床数など)を順に入れていくと、死亡率の差は少しずつ小さくなります。
そして最後に、EBP(推奨治療が実施されているか)を“媒介”として入れる解析をすると、
発表あり・なしの差が ほぼ消える(OR 1.00) という結果になりました。
これが意味するのは、
- 発表あり病院のほうが死亡が低い
- でもその背景には「EBPが回っている」ことがありそう
- “発表そのもの”というより、“発表するような病院文化・仕組み”が診療に効いているのかもしれない
というストーリーです。
学会発表は、もしかすると「病院の学びのエンジンが回っている証拠」なのかもしれません。
ただし注意:これは「因果」を証明したわけではない
ここは大事なので、釘を刺します。
この研究は観察研究です。つまり、
- 研究熱心な病院は、もともと人材が厚い
- ICUやカテーテル室など設備が整っている
- 教育体制が強い
- チーム医療が回っている
など、他にも良い要因が重なっている可能性があります。論文でも未測定交絡の可能性が述べられています。
なので結論は、
「学会発表すれば死亡率が下がる!」
ではなく、
「学術活動がある病院は、EBPが実装されやすく、成績が良い“傾向”がある」
このくらいの温度感が妥当です。
透析医療に置き換えて考えると、もっと面白い
ここからは少し応用の話です。
私は透析の現場にいますが、この研究の発想は、透析領域でもかなり示唆的です。
透析で患者さんの予後に効くのは、派手な新技術よりも、
- 必要な透析量(Kt/Vなど)が確保できているか
- 貧血治療(ESAや鉄)が適正か
- 骨・ミネラル管理(リン、PTHなど)がブレていないか
- 低血圧や感染などの合併症が減っているか
という“地味だけど効く”運用の積み重ねです。
これらは、まさに透析版のEBP(エビデンスに沿った実装)です。
そして、学会発表が多い施設というのは、突き詰めれば
“”「データを集める」「振り返る」「改善する」””が回っている施設でもあります。
だから「発表のために頑張る」より、
- 指標を決めて(例:Kt/V、Hb、リン、入院)
- 定期的に見て
- 現場のルールを整える
こういう仕組みが先にあって、結果として発表がついてくる。
今回の論文は、そんな順番の大切さを示しているように感じます。
まとめ:学会発表は“ゴール”ではなく“エンジンの音”
この研究が教えてくれるのは、たぶんこういうことです。
- 学会発表がある病院は、患者さんの死亡が少ない傾向がある
- その背景には、ガイドラインに沿った治療が実装されている可能性がある
- 発表そのものより、「学び→実装→改善」が回る文化が本体かもしれない
学会発表は、いわば“エンジンの音”。
音が鳴っている病院は、前に進んでいる――そんな読み方ができる論文でした。
あとがき
さて、というわけで、今回のメインテーマは循環器領域ですが、内容として「学会発表・学術活動が如何に大切か」というテーマを扱った論文をご紹介しました。
当院の院長は「博士号無・論文無・専門医無」の3拍子揃った後期高齢者です。学会にも参加したことのないおじいちゃんなので、「クリニックは研究なんかする場所じゃない」と宣う始末です。
そしてそれにかこつけて、メディカルスタッフも最初に述べたように、学術活動や日々の学習を見下しているような輩ばかりです。
果たしてそれが患者の為になっているのか?答えは簡単でNOです。
当院の最新の治療実績としては
- ・血流量 200 ± 38.9 mL/min
- ・Kt/V 1.8 ± 0.4
- ・補正Ca/P 9.4 ± 1.0 / 4.8 ± 1.6
- ・i-PTH 156 ± 202.7
- ・Hb 10.7 ± 1.6 (最低 5.5)
- ・TSAT/フェリチン 22.1 ± 11.2 / 88.9 ± 171.2
- ・β2-MG 28.5 ± 6.2
というのが、大まかな実績です。
筆者が入職した当初、Kt/Vは1.74 ± 0.33でした。最低は0.88という、長年透析をしている患者がほったらかしだったことには驚愕しました。透析条件は、この頃はまだ我々メディカルスタッフが提言出来たので、積極的に筆者が提案し、改善していった経緯があります。そのおかげで、有意差を以て透析効率は上昇を続けています。
しかし、やはり「博士号無・論文無・専門医無」の3拍子揃った後期高齢者ですんで、その他の項目はガイドラインを無視した治療を行っている為、リンの値はめちゃくちゃで、処方に関してもフォゼベル否定派なため、大量のリン吸着薬が処方されており、患者のポリファーマシー問題には無関心です。
カルシミメティクスも、院内処方だから~を言い訳に、オルケディア 1 mgを一回5錠などの処方は当たり前。剤形に 4 mgがありますよ。と上申したことはありますが、逆ギレされました。ウパシタやパーサビブも、恐らくコストが高いからと使わないのでしょう。便利なのにね。
と、学術面では大きく劣っている当院。
大きい地域を少ない施設で担っているからと傲慢さが垣間見えますね。
皆さんの施設ではどうでしょうか。皆さんの施設では、当院を反面教師として活動して頂ければと思います。
それでは、今回はこの辺で終わりにしたいと思います。ではまた~
翻訳全文
The relationship between conference presentations and in-hospital mortality in patients admitted with acute myocardial infarction: A retrospective analysis using a Japanese administrative database
急性心筋梗塞で入院した患者における、学会発表と院内死亡率との関連:日本の医療行政データベースを用いた後ろ向き解析
Daisuke Takada(高田 大輔), Yuki Kataoka(片岡 祐希), Tetsuji Morishita(森下 哲司), Noriko Sasaki(佐々木 典子), Susumu Kunisawa(國澤 進), Yuichi Imanaka(今中 雄一)
抄録(Abstract)
背景(Background)
臨床医の研究活動は、医療提供のパフォーマンスを改善すると報告されている。学会で研究を発表することは、患者ケアの転帰改善と関連する可能性があるが、この関連を検討した研究は少ない。そこで本研究では、学会発表と、急性心筋梗塞で入院した患者の死亡率との関連を検討した。
方法(Methods)
日本の急性期病院の医療行政データベースを解析した。本研究は、患者が入院した年に、当該病院の医師が少なくとも1回学会発表を行っていた病院に入院した患者(発表群:Presentation Group)と、学会発表がない病院に入院した患者(対照群:Control group)を比較した。全死因の院内死亡のリスクを推定するため、多変量ロジスティック回帰分析を行った。5つのモデルを当てはめた:未調整の粗モデル(Crude);性別、年齢、Killip分類などの個人因子で調整したモデル1;モデル1に病院因子を追加したモデル2;病院コードでクラスター化したマルチレベル解析で、モデル1と同じ変数で調整したモデル3;そして、因果媒介分析により、モデル1にエビデンスに基づく実践(evidence-based practices)を加えて調整したモデル4。
結果(Results)
Killip分類または救急車利用の欠損がある3,544例を除外した後、384の急性期病院における56,923例のデータを解析した。エビデンスに沿った薬剤処方は、対照群よりも発表群で有意に多かった。さらに、学会発表はすべてのモデルで院内死亡率の低下と有意に関連していた(オッズ比(OR)=0.68、95%信頼区間(CI):0.65–0.72[粗モデル];OR=0.73、95%CI:0.68–0.79[モデル1];OR=0.76、95%CI:0.70–0.82[モデル2];OR=0.84、95%CI:0.76–0.92[モデル3];OR=1.00、95%CI:0.92–1.09[モデル4])。
結論(Conclusion)
学会発表のような学術活動の促進は、エビデンスに基づく実践の増加を介して、患者転帰を改善する可能性がある。
序論(Introduction)
医療パフォーマンスの改善は、世界中の医療システムにとって重要な目標である[1]。医療機関は、研究機関とともに臨床医が研究活動に従事することによって、そのパフォーマンスを改善し得る。この仮定は、医療パフォーマンスを改善するために臨床医の研究参画を促進する政策へとつながっている[2–5]。
個人レベルおよび組織レベルでのパフォーマンス改善には、いくつかの機序がある。研究活動の実施は研究ネットワークを発達させ[2]、臨床医の吸収能力—すなわち、研究から生み出されたエビデンスに基づく実践を実装しようとする医療提供者の意欲—を高める[5]。研究活動には臨床試験への参加も含まれ得る;試験参加病院の医師は処方実践をより速く変化させ、また「試験効果(trial effect)」により、一部の診療科ではこれら病院の院内死亡率が低い[4]。
ちなみに、臨床医の研究活動の有益な効果は、無作為化臨床試験が多く実施される領域である心筋梗塞において報告されている[6–8](同領域では多くの無作為化臨床試験が行われている[9])。
さまざまな研究活動が医療パフォーマンスを改善し得るが、他の研究活動の有効性は未解明のままである。学術的追求(scholarly pursuits)という研究活動の一種は、多くの国で研修医に必須であり[10,11]、日本では学会発表が学術的追求の第一段階である。学会で研究を発表することは、個人および組織レベルで医療パフォーマンス改善につながる臨床医の特性を促進する可能性がある。しかし、病院の医師による学会発表と、施設レベルの患者ケア転帰との関係を特に検討した研究は少ない。
本研究の仮説は、臨床医の学会発表が、エビデンスに基づく実践の増加を通じて患者転帰の改善と関連し得る、というものである。したがって我々は、潜在的な交絡となり得る患者特性を調整した上で、臨床医の学会発表と急性心筋梗塞(AMI)症例における死亡率との関連を検討した。さらに、処方された薬物療法の割合が、エビデンスに基づく実践のための治療ガイドラインに照らして最適であったかを確認した。
材料と方法(Materials and methods)
研究対象(Study population)
我々は、Quality Indicator/Improvement Project(QIP)に参加する日本の急性期病院の医療行政データベースを用いて後ろ向きに解析した。簡潔に言えば、日本政府は診断群分類(DPC)/包括評価(1日当たり定額)支払い方式[12]という公的医療支払い制度を採用しており、これは現在、日本の急性期病院の80%以上で用いられている[(続く)]。QIPにはこれら病院のうち500以上が参加している[13]。
DPCデータは、様式1(Form 1)、EFファイル、その他のファイルから構成される。様式1には、生年月日、性別、入退院日、退院時転帰、診断、手術手技、入院時のKillip分類などの各種重症度スコア、その他の臨床情報といった重要な臨床サマリーが含まれる。DPCデータベースの診断には、国際疾病分類第10版(ICD-10)コードが用いられる。EFファイルには、入院中に使用された薬剤投与やその他医療処置など、医療資源利用に関する情報が含まれる。QIP参加病院のほぼ全ては、循環器専門医(board-certified cardiologists)を雇用する教育機関である。我々は研究目的で2019年9月13日からこのデータベースにアクセスし、データ収集の期間中または収集後に個人参加者を特定し得る情報にはアクセスしなかった。
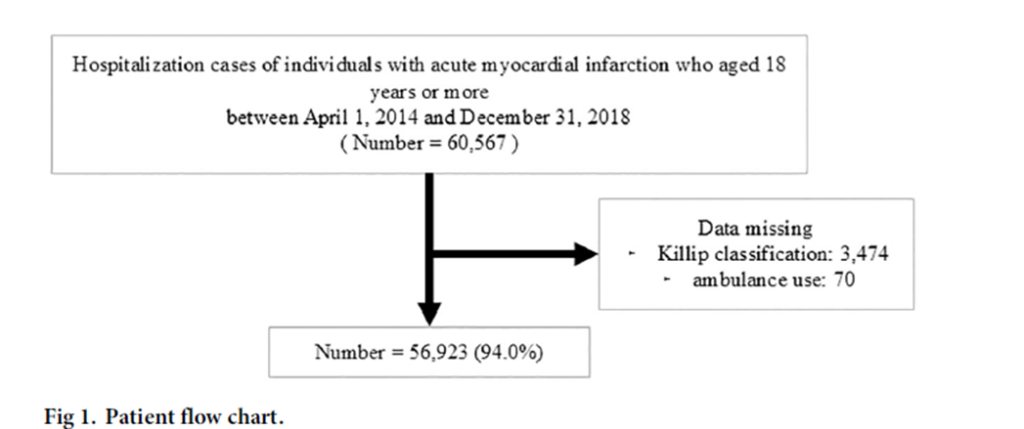
次の2つの組み入れ基準を用いた:(i)2014年4月1日から2018年12月31日の間に、トリガー診断および主診断の両方に急性心筋梗塞(AMI)(ICD-10 2013年版のI21.x)の記録がある入院患者;(ii)18歳以上[14]。そして共変量の欠損がある患者は除外した。
曝露(Exposure)
「学会発表(conference presentation)」は、日本循環器学会(JCS)の年次学術集会における発表と定義した。JCSは循環器医にとって日本で最も参加者の多い学会の一つであり、また日本の循環器専門医の認定も行っている。我々は、患者が入院した年に当該病院の医師が学会発表を行っていたかどうかに基づき、研究対象集団を2群(発表群、対照群)に分けた。発表を確認した際には、University Hospital Medical Information Network(UMIN)のウェブページで、各病院の発表数を調査した[15]。
転帰と統計解析(Outcome and statistical analyses)
主要転帰は全死因の院内死亡であった。まず、交絡因子を調整した後の死亡リスクを推定するため、多変量ロジスティック回帰モデルとマルチレベル・ロジスティック回帰モデルを準備し、c統計量を用いて適合度を確認した。エビデンスに基づく実践への合致を示すため、入院中に処方された以下の薬剤を両群で含めた:アスピリン、P2Y12受容体阻害薬、β遮断薬、アンジオテンシン変換酵素(ACE)阻害薬および/またはアンジオテンシンII受容体拮抗薬(ARB)、スタチン[16]。
5つのモデルを当てはめた:粗モデルは未調整;モデル1は性別、年齢、Killip分類、喫煙、救急車利用、高血圧、心房細動、既往心筋梗塞、糖尿病、腎疾患、慢性閉塞性肺疾患(個人因子)で調整;モデル2はモデル1に加え、入院年と、病院ごとの年間入院数の四分位範囲(病院因子)で調整;モデル3は病院コードでクラスター化したマルチレベル解析で、モデル1と同じ変数で調整;モデル4は因果媒介分析により、モデル1に加えてエビデンスに基づく実践で調整した。すべての共変量は入院時に検出された。
感度分析は基本的にモデル2と同じ共変量で調整する形で行った。これらの分析には、1)大学病院およびその関連病院を除外、2)入院期間が2日超の患者に限定、3)発表を筆頭著者のみのものに限定、4)Barthel指数が欠損していないデータに限ってBarthel指数で追加調整、5)観察期間中に再入院した患者を除外、を含めた。
すべてのロジスティック回帰分析において、変数のオッズ比(OR)と95%信頼区間(CI)を算出した。有意水準は両側0.05とした。データクリーニングはMicrosoft SQL server 2014で行い、解析はすべてR version 3.4.1(The R Development Core Team, Vienna, Austria)で実施した。
倫理的配慮とデータ利用可能性(Ethical consideration and data availability)
京都大学大学院医学研究科の倫理委員会が本研究を承認した(承認番号:R0135)。本研究は日本の厚生労働省による「人を対象とする生命科学・医学系研究に関する倫理指針」に従って実施された。これらの指針は患者匿名性の保護を求める。データは匿名化され、インフォームド・コンセントの要件は免除された。
結果(Results)
研究集団の特性(Characteristics of study population)
我々は、急性心筋梗塞により入院した、384の急性期病院における合計60,567人の患者を同定した。患者選択のフローチャートを図1に示す。Killip分類(n=3,474)および救急車利用(n=70)の欠損データを有する患者を除外した。したがって、完全症例解析には最終的に56,923人の患者が含まれた(図1)。
患者特性と最適薬物療法の処方(Patient characteristics and prescriptions of optimal medical therapies)
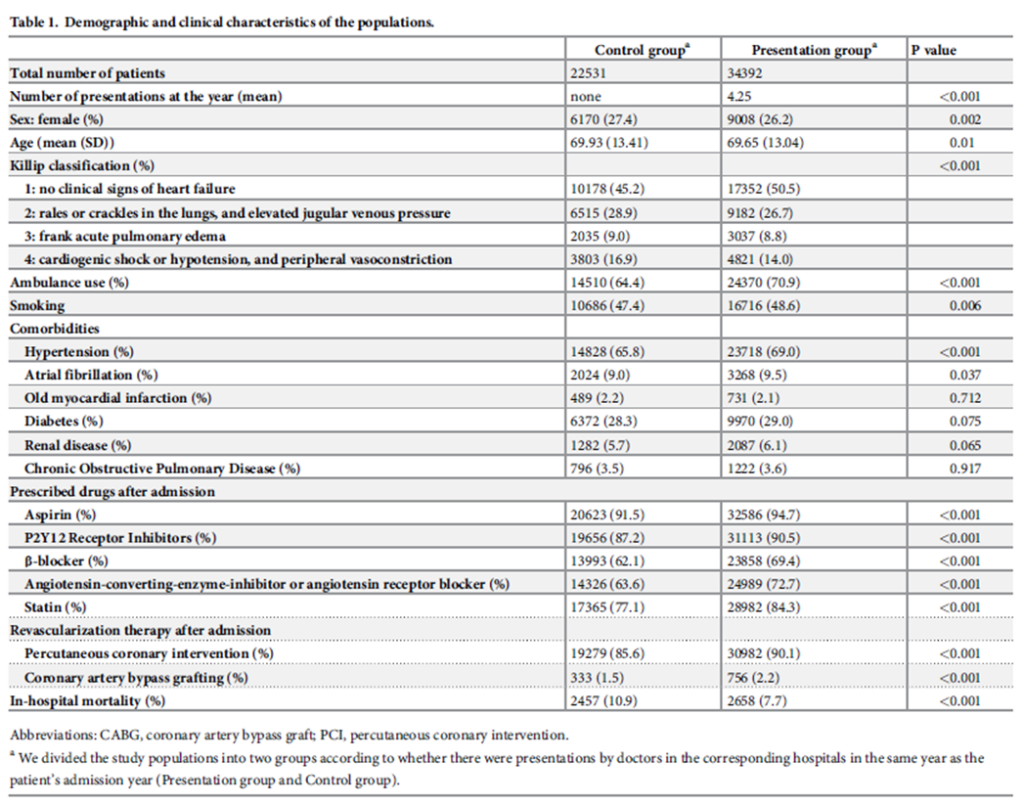
患者特性を表1に示す。示されているように、院内死亡率は発表群で7.7%、対照群で10.9%であった。入院後に薬剤が処方された症例数は、本研究で検討したすべての薬剤において、対照群より発表群で有意に多かった(p値:<.001)。
院内死亡に対する多変量ロジスティック回帰分析(Multivariable logistic regression analysis for in-hospital mortality)
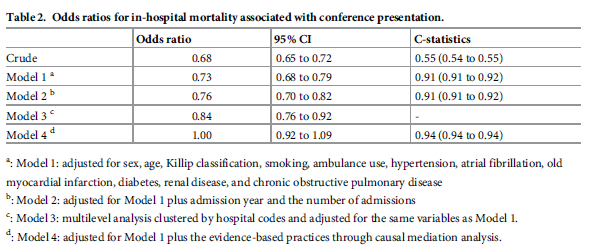
表2に、3つのモデルにおいて共変量で調整した後の院内死亡の多変量解析結果を示す。示されているように、臨床医の学会発表は、モデル4を除くすべてのモデルで院内死亡率の低下と有意に関連していた(粗モデル:OR=0.68、95%CI:0.65–0.72;モデル1:OR=0.73、95%CI:0.68–0.79;モデル2:OR=0.76、95%CI:0.70–0.82;モデル3:OR=0.84、95%CI:0.76–0.92;モデル4:OR=1.00、95%CI:0.92–1.09)。
表1(Table 1)集団の人口統計学的および臨床的特性
表1.集団の人口統計学的および臨床的特性
1c98df1f-e3f6-4689-8b2b-8d245ab…
- 対照群/発表群/P値
- 総患者数:22,531/34,392
- 年間発表数(平均):なし/4.25(P<0.001)
- 性別:女性(%):6,170(27.4)/9,008(26.2)(P=0.002)
- 年齢(平均(SD)):69.93(13.41)/69.65(13.04)(P=0.01)
- Killip分類(%)(P<0.001)
1:心不全の臨床徴候なし:10,178(45.2)/17,352(50.5)
2:肺ラ音または捻髪音、頸静脈圧上昇:6,515(28.9)/9,182(26.7)
3:明らかな急性肺水腫:2,035(9.0)/3,037(8.8)
4:心原性ショックまたは低血圧、末梢血管収縮:3,803(16.9)/4,821(14.0)- 救急車利用(%):14,510(64.4)/24,370(70.9)(P<0.001)
- 喫煙:10,686(47.4)/16,716(48.6)(P=0.006)
- 併存症
- 高血圧(%):14,828(65.8)/23,718(69.0)(P<0.001)
- 心房細動(%):2,024(9.0)/3,268(9.5)(P=0.037)
- 既往心筋梗塞(%):489(2.2)/731(2.1)(P=0.712)
- 糖尿病(%):6,372(28.3)/9,970(29.0)(P=0.075)
- 腎疾患(%):1,282(5.7)/2,087(6.1)(P=0.065)
- 慢性閉塞性肺疾患(%):796(3.5)/1,222(3.6)(P=0.917)
- 入院後の処方薬
- アスピリン(%):20,623(91.5)/32,586(94.7)(P<0.001)
- P2Y12受容体阻害薬(%):19,656(87.2)/31,113(90.5)(P<0.001)
- β遮断薬(%):13,993(62.1)/23,858(69.4)(P<0.001)
- ACE阻害薬またはARB(%):14,326(63.6)/24,989(72.7)(P<0.001)
- スタチン(%):17,365(77.1)/28,982(84.3)(P<0.001)
- 入院後の血行再建療法
- 経皮的冠動脈インターベンション(%):19,279(85.6)/30,982(90.1)(P<0.001)
- 冠動脈バイパス術(%):333(1.5)/756(2.2)(P<0.001)
- 院内死亡(%):2,457(10.9)/2,658(7.7)(P<0.001)
略語:CABG=冠動脈バイパス術;PCI=経皮的冠動脈インターベンション。
注a:患者が入院した年と同じ年に、当該病院の医師による発表があったかどうかで2群に分けた(発表群・対照群)。表2(Table 2)学会発表と院内死亡に関連するオッズ比
表2.学会発表と関連する院内死亡のオッズ比
1c98df1f-e3f6-4689-8b2b-8d245ab…
- 粗(未調整):OR 0.68(95%CI 0.65–0.72)、C統計量 0.55(0.54–0.55)
- モデル1a:OR 0.73(0.68–0.79)、C統計量 0.91(0.91–0.92)
- モデル2b:OR 0.76(0.70–0.82)、C統計量 0.91(0.91–0.92)
- モデル3c:OR 0.84(0.76–0.92)
- モデル4d:OR 1.00(0.92–1.09)、C統計量 0.94(0.94–0.94)
a:モデル1:性別、年齢、Killip分類、喫煙、救急車利用、高血圧、心房細動、既往心筋梗塞、糖尿病、腎疾患、慢性閉塞性肺疾患で調整。
b:モデル2:モデル1+入院年+入院数で調整。
c:モデル3:病院コードでクラスター化したマルチレベル解析で、モデル1と同じ変数で調整。
d:モデル4:モデル1+因果媒介分析によりエビデンスに基づく実践で調整。感度分析(Sensitivity analyses)
学会発表は院内死亡率の低下と有意に関連していた:1)大学病院およびその関連病院を除外:OR=0.76、95%CI:0.70–0.82;2)入院が2日超の患者に限定:OR=0.78、95%CI:0.72–0.85;3)筆頭著者の発表のみに限定:OR=0.75、95%CI:0.70–0.82;4)Barthel指数が欠損している9,802例を除外し、Barthel指数で調整:OR=0.78、95%CI:0.72–0.85;5)観察期間中に再入院した871例を除外:OR=0.76、95%CI:0.71–0.80。
考察(Discussion)
384の急性期病院データを含む医療行政データベースを用いた我々の解析では、学会発表数が多いほど、使用したすべての多変量ロジスティック回帰モデルで院内死亡率が低いことと有意に関連し、この関連は感度分析でも確認された。さらに、発表群に入院した患者は、対照群と比較して、治療ガイドラインおよび/またはエビデンスに基づく実践に従った最適な薬物療法を受ける傾向があった。
本研究の強みの一つは、循環器領域のエビデンスの集積を含め、Killip分類を交絡因子として扱った点にある。循環器診療科は多数の無作為化臨床試験に基づくエビデンスを蓄積しており[9]、治療ガイドラインへの遵守が高いほど、我々の結果で示された死亡率低下をもたらし得る。我々の解析では、モデル2のc統計量は0.91(95%CI:0.91–0.92)であり、AMIの重要な予後因子(Killip分類を含む)を含めたことにより、良好な識別能を意味する。実際、複数の研究者がKillip分類が良好な予後因子であることを示している[17,18]。同様に、他の診療科でも、エビデンスに基づく実践および確立された臨床ガイドラインに従って行動していれば、学会発表が院内死亡率の低下と関連する可能性がある。
本研究は、AMI症例において学会発表数と患者死亡率の関連を明らかにした。過去の報告では、施設要因または術者要因がAMIの死亡率に影響し得ることが示されており[19–21]、学会発表がこうした関連の一部に関係している可能性がある。複数の急性期病院において、循環器専門医数が多いこと、および施設の症例数が少ないことは、循環器疾患患者の院内死亡リスクの低下と関連していた[20,21]。一方で、年間の術者症例数は院内死亡率と関連しなかった[20]。日本では、JCSが医師を循環器専門医として認定すると、これらの医師は循環器専門医になるためにJCS学会での発表を行わなければならない。同様に、米国の卒後医学教育認定評議会(ACGME)の共通プログラムは、能動的な研究要素を伴う教員の学術活動を義務づけ、研修医の学術活動を支援している[11]。また、日本内科学会は、内科専門医になるために少なくとも2つの学術活動を行うことを研修医に課している。おそらく、学会発表は医療の質を担保し、院内死亡リスク低下と関連する重要な機序であり得る。
いくつかの研究は、病院医師による学術活動が、死亡率の低下、治療ガイドライン遵守の向上、そして/またはエビデンスに基づく実践の増加につながり得ることを示している[4,7,8]。Jhaらは臨床試験を実施している病院におけるAMI患者の生存を検討し、参加者の生存率が非参加者より高いことを見出した[8]。同様にMajumdarらは、試験に参加している医師のいる病院で治療された患者は、非参加病院より死亡率が有意に低いと報告した[7]。先行研究では、複合的なガイドライン遵守スコアが用いられ、ガイドラインからの9つの推奨の採用が評価された。遵守割合は参加レベルとともに有意に増加する傾向があることが示された。我々の解析では、発表群の患者は、年次学会発表がない病院に入院した患者よりも、5つのエビデンスに基づく薬剤がより多くの場合で一貫して処方されていた。我々の結果における死亡率の差は、これらの処方によって説明され得る。
本研究にはいくつかの限界がある。第一に、「学会発表」はJCSの年次学術集会での発表のみに定義されており、JCSは心血管疾患の重要性に鑑み、日本の主要医学会の一つとして認識されている(2021年6月時点で、JCSの正会員は26,970人、準会員は4,570人、循環器専門医は15,098人)。我々は現在の医療パフォーマンスに基づきJCS学会を選択したが、日本内科学会や日本心血管インターベンション治療学会など、別の学会発表でも同様の効果が得られ得ることは十分に認識している。第二に、組織文化、循環器医の動機、NYHA分類など、測定されていない病院要因・個人要因という交絡が存在する。これらの交絡因子を包括的に測定した将来の観察研究は、それらが患者死亡に与える影響の理解を深めるだろう。したがって、我々のコホート研究は、ある程度信頼できるとみなし得る証拠を提供し得る。
結論(Conclusion)
我々は、学会発表が院内死亡率の低下と関連しており、学会発表を行う医師のいる病院では、患者がよりエビデンスに基づく実践から利益を得る傾向がある、と結論づけた。


コメント